在试管婴儿周期中,胚胎移植后的着床过程是决定妊娠成败的核心环节。在排除了胚胎染色体异常因素后,约三分之二的种植失败可归因于子宫内膜因素。子宫内膜作为胚胎植入的直接接触界面,其厚度、组织结构和血流状态,共同构成了影响着床效率的生物学基础。对于计划借助美国HRC Fertility完成试管婴儿周期的家庭而言,了解子宫内膜与胚胎着床之间的量化关系,有助于更科学地评估个体化的路径。

一、子宫内膜厚度的临床测量与理想范围
子宫内膜厚度是超声评估中直观、可量化的指标之一。在激素替代周期或自然排卵周期中,通过阴道超声可精确测量子宫内膜前后壁之间的大垂直距离。当移植日内膜厚度达到8至12毫米时,胚胎着床率和临床妊娠率处于相对稳定水平。这一范围内的子宫内膜在组织学上表现为腺体发育良好、间质水肿、螺旋动脉血流丰富,能够为胚胎提供充足的氧气和营养供应。
二、薄型子宫内膜的病因学分类
薄型子宫内膜的形成涉及多种病理生理机制。宫腔操作史导致的内膜基底层损伤是常见的原因之一,反复人工流产、清宫术或宫腔镜手术可能破坏内膜的再生干细胞库,使内膜对雌激素的反应性下降。内分泌因素中,雌激素水平长期不足或雌激素受体功能异常同样可导致内膜增殖受限。此外,子宫内膜炎、宫腔粘连、子宫动脉血流阻力增高等因素亦参与薄型内膜的形成。
三、子宫内膜过厚的内分泌基础与临床评估
子宫内膜过厚通常提示雌激素相对过剩而孕激素作用不足。在自然周期中,若卵泡发育期延长或排卵障碍,子宫内膜在持续雌激素作用下呈现过度增殖状态,无法完成向分泌期的正常转化。在激素替代周期中,若雌激素用量偏高或孕激素启动时机不当,同样可能导致内膜过厚及组织学转化异常。
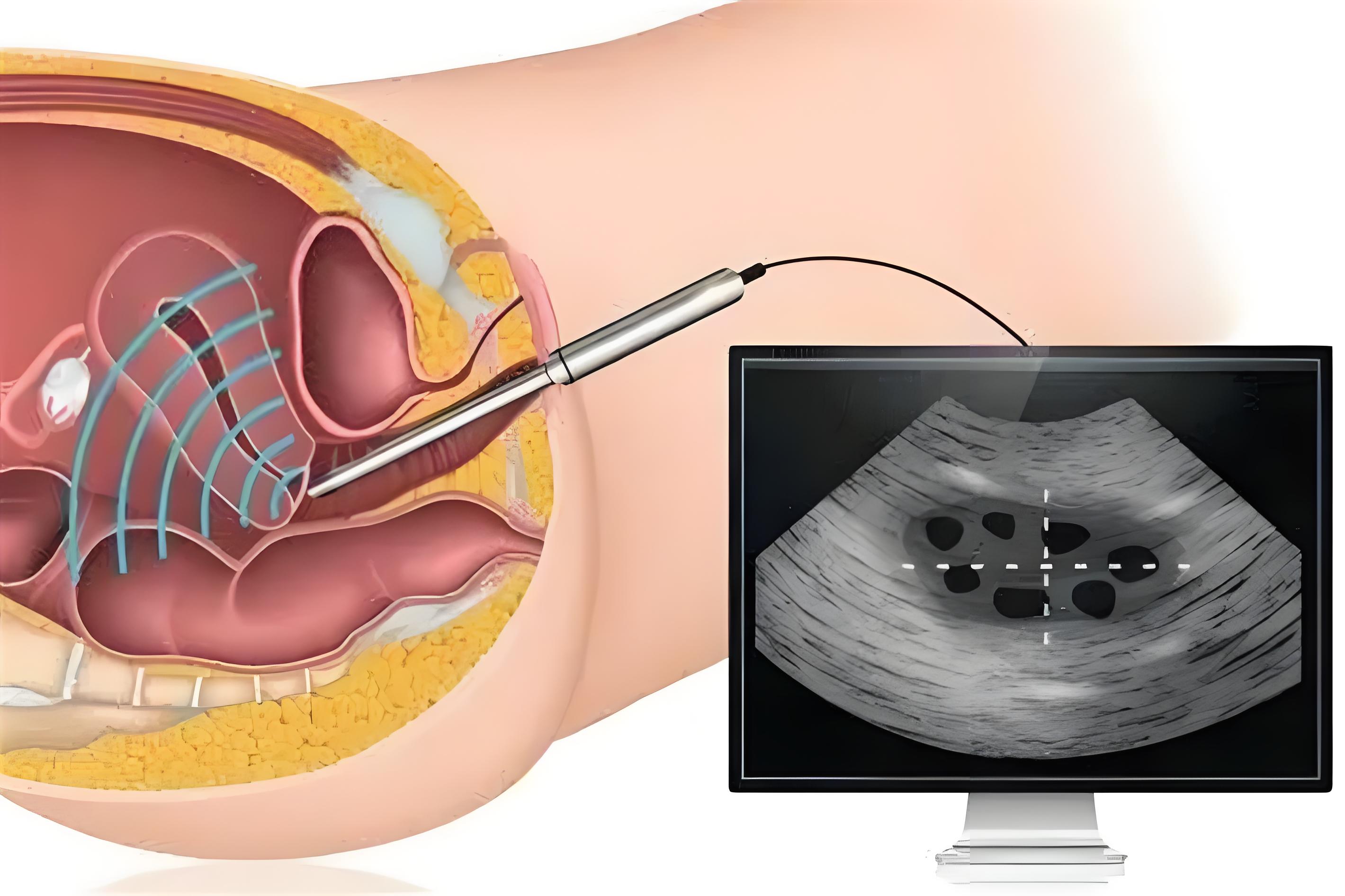
对于内膜过厚的女性,HRC的临床路径包括:先通过内膜活检或宫腔镜检查排除子宫内膜增生性病变;其次根据女性的年龄、体重指数及既往周期反应,调整激素替代方案中雌激素的起始剂量和用药时长;在确认内膜形态学转化正常后,再安排胚胎移植。
四、内膜形态与血流灌注的辅助评估指标
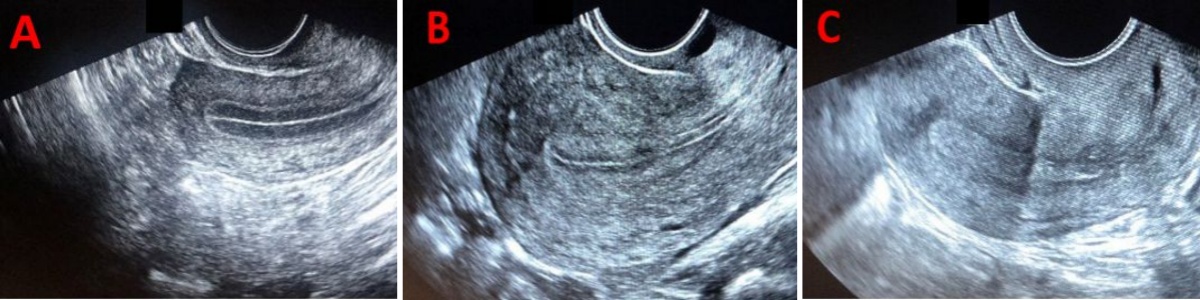
除厚度外,内膜形态和血流灌注是评估内膜容受性的两个重要补充指标。内膜形态可依据超声下内膜与肌层的回声对比分为三型:A型内膜呈现清晰的三线征,提示内膜处于适宜的增殖期或分泌早期转化状态;B型内膜三线征模糊;C型内膜为均匀高回声,通常提示内膜转化过度或分泌晚期改变。一般来说,移植日呈现A型内膜的女性,其妊娠率高于B型或C型者。
内膜血流灌注可通过彩色多普勒超声评估子宫动脉及内膜下螺旋动脉的血流阻力指数。血流阻力指数过低提示子宫血供不足,可能影响胚胎着床后的营养供应。HRC专家在移植前常规进行内膜血流评估,对于血流阻力异常者,可在移植前采取相应干预措施。
五、从内膜准备到胚胎筛选:HRC的系统化临床路径
在HRC的临床实践中,内膜厚度评估并非孤立的检测项目,而是整合于个体化方案的组成部分。专家根据女性的年龄、卵巢储备功能、既往周期反应及子宫手术史等因素,制定内膜准备方案,可选择自然周期、激素替代周期或促排卵周期。在移植日前,通过超声确认内膜厚度、形态及血流达标后,再安排PGT筛选后的整倍体胚胎进行移植。

HRC在设有多家医院,其核心胚胎实验室均获得CAP和CLIA双重国际认证。实验室配备时差成像培养箱及玻璃化冷冻设备,为胚胎发育提供稳定的体外环境。PGT技术的临床应用,使胚胎筛选从形态学评估提升至遗传学层面,进一步提高了单次移植的效率。

联系我们:400 111 1951
微信公众号:HRC FERTILITY官方公众号

微信视频号:HRC FERTILITY

推荐联系方式:
客服微信:15501217090
咨询电话:15501217090