


结节性硬化症(Tuberous Sclerosis Complex,TSC)是一种常染色体显性遗传的多系统错构瘤综合征,以多器官多发良性肿瘤及皮肤、神经等多系统病变为主要特征。许多患者在婴幼儿期出现癫痫发作,或者面部皮肤出现红色的小疙瘩,又或者肾脏里长了不该有的东西。这类疾病不仅影响本人的生活质量,也让准备生育的夫妇忧心忡忡:如果自己或配偶携带致病基因,后代是否也会遭遇同样的命运?
辅助生殖技术中的胚胎植入前遗传学检测(PGT)为这些家庭提供了一条可选择的路径。下文将围绕结节性硬化症的遗传本质、检测技术如何发挥作用,以及医院需要具备哪些条件来保障检测的可靠性,展开客观叙述。
结节性硬化症是怎么回事?
人体的TSC1基因或TSC2基因如同细胞内的“刹车系统”。正常情况下,这两个基因编码的蛋白质会联合抑制mTOR信号通路,防止细胞过度生长。当TSC1或TSC2发生突变时,“刹车”失灵,细胞无限制增殖,于是在脑、皮肤、心脏、肾脏等部位形成错构瘤。

这是一种常染色体显性遗传病。这意味着,只要父母一方携带一个致病突变,子女就有50%的概率继承这个突变并发病。临床上约三分之二的结节性硬化症患者为新发突变——即父母并不患病,但孩子在胚胎早期自发产生了突变。
对于已知携带致病基因的夫妇,或者已经生育过一个患儿且明确了突变位点的家庭,在再次怀孕前往往需要一个能够主动筛选健康胚胎的方法。
胚胎植入前遗传学检测(PGT)的意义在哪里?
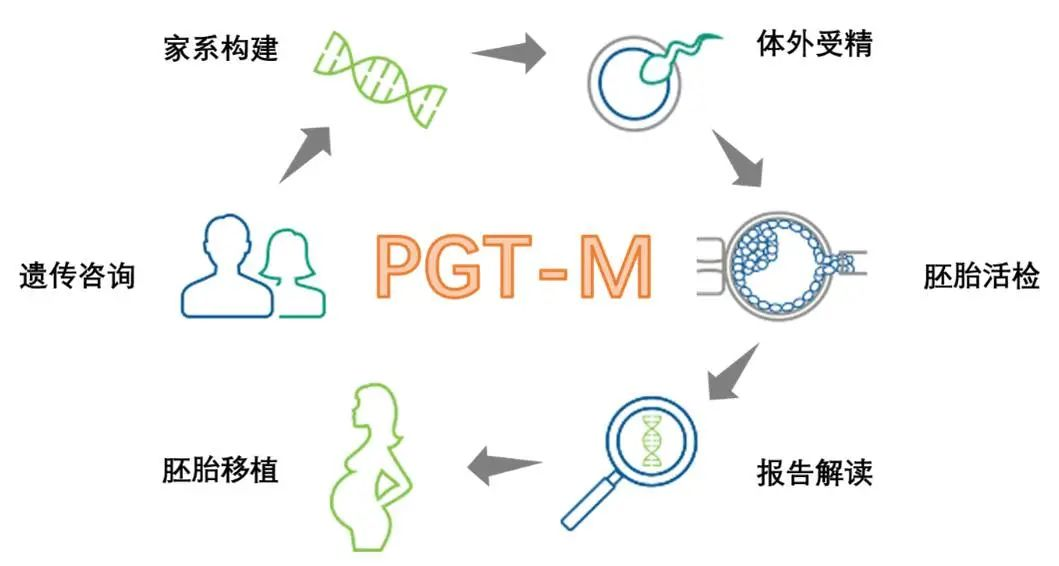
PGT技术将检测节点提前到了胚胎植入子宫之前。针对结节性硬化症这类单基因病,核心检测手段是PGT-M。这项技术的操作路径大致如下:先通过家系分析明确致病突变的具体位置(是TSC1还是TSC2,突变位点是什么);在体外受精获得多个胚胎后,待其发育至囊胚阶段(约第5-6天),胚胎学家从滋养外胚层提取少量细胞进行检测;只有那些不携带致病突变的胚胎才会被标记为“可移植”。
PGT-M技术落地的前提
PGT-M的准确性高度依赖两个条件:精准的遗传学检测方法,以及高质量的胚胎活检样本。
在遗传学检测方面,需要建立针对特定突变位点的个性化检测体系。不同家庭的致病突变位点不同(可能是一个碱基的替换,或是一小段缺失),实验室必须为每一个家庭定制检测方案。这要求生殖中心与经验丰富的遗传学实验室保持紧密协作。
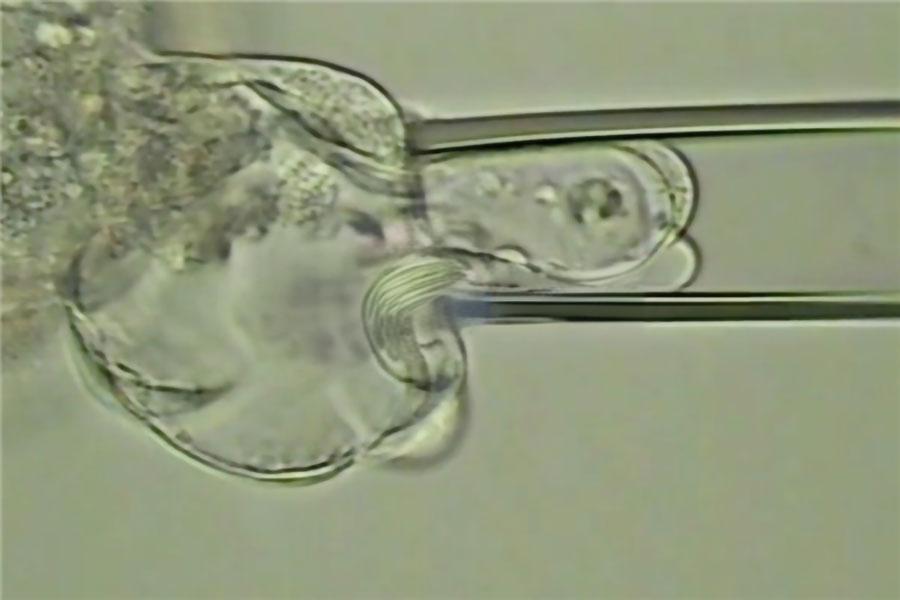
在胚胎活检环节,操作者的手法决定了胚胎的安危。囊胚期的滋养外胚层细胞将来发育为胎盘,而非胎儿本体,因此采集少量这类细胞不会损伤胚胎的核心部分。但活检针的穿刺路径、吸取细胞的数目都有讲究。操作过于粗暴可能导致囊胚塌陷过度,影响后续冷冻和移植;操作不精准则可能获取的细胞不足,导致检测失败。

锦欣国际(梦美生命)美国HRC Fertility的胚胎实验室通过了CAP、CLIA、FDA及AAAHC四重认证。胚胎学家平均从业年限超过十五年,在囊胚显微操作方面积累了长期的经验。实验室配备的时差成像系统能够在不干扰胚胎发育的前提下,连续记录胚胎从受精到囊胚的完整动态,帮助选择发育节奏稳健的胚胎用于活检。
除此之外,中文护士团队全程协助翻译、预约和行程协调。HRC实行专家负责制,从遗传咨询、方案制定到胚胎移植由同一位医生跟进,确保信息的连续性和周期的个体化。

联系我们:400 111 1951
微信公众号:HRC FERTILITY官方公众号

微信视频号:HRC FERTILITY

推荐联系方式:
客服微信:15501217090
咨询电话:15501217090




