


许多计划通过辅助生殖技术实现生育梦想的夫妇存在一个常见误区:如果双方染色体检测结果正常,那么由他们精卵结合形成的胚胎也必然是健康的。然而,科学研究和临床实践表明,即便夫妻自身染色体完全正常,胚胎仍可能出现染色体异常,从而导致着床失败、早期流产或生育出有出生缺陷的婴儿。这正是美国HRC Fertility在辅助生殖临床实践中反复向患者阐释的关键认知。

一、为什么夫妻染色体正常,胚胎仍可能异常?
人体细胞中含有23对染色体,这些染色体由DNA和蛋白质组成,承载着个体的全部遗传信息。在形成生殖细胞(精子和卵子)的过程中,细胞会进行减数分裂。这是一个高度复杂且精密的过程,同源染色体分离,非同源染色体自由组合。这一过程虽然遵循生物学规律,却难免出现错误,导致染色体出现数目异常(如非整倍体)或结构异常(如缺失、易位、重复、倒位等)。
即便父母染色体正常,年龄增长仍是导致胚胎染色体异常的主要因素之一。随着女性年龄增加,卵子质量下降,老化现象加剧,减数分裂过程中发生染色体不分离的概率上升。

此外,外界环境因素如物理辐射、化学物质接触、病毒感染以及某些遗传倾向,也都可能引起配子(精子或卵子)发生染色体畸变。因此,孩子的基因虽然一半来自父亲,一半来自母亲,但基因重新组合的过程可能受到多种因素干扰,导致胚胎染色体异常。这类异常胚胎若被移植,很可能无法着床,或在早期发生自然流产,甚至发育为染色体疾病患儿,如唐氏综合征(21三体)、爱德华氏综合征(18三体)等。
对于计划做试管婴儿的家庭,胚胎植入前遗传学检测(PGT)技术能够有效识别染色体异常的胚胎,筛选出健康的胚胎进行移植,从而提高妊娠成功率,保障宝宝的健康。美国HRC Fertility在PGT技术的临床应用方面积累了丰富经验,帮助无数家庭实现了健康生育的愿望。
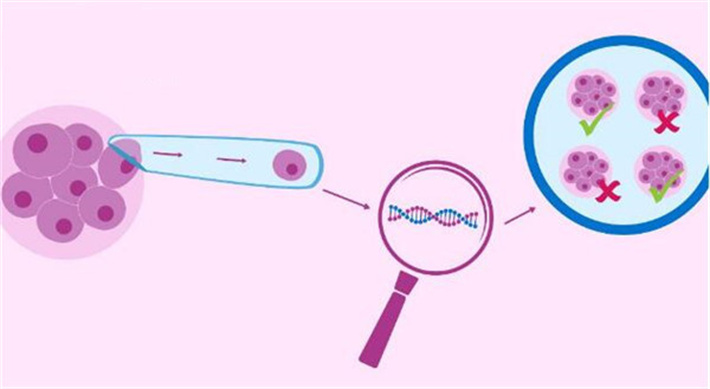
二、什么是PGT?它包括哪些类型?
PGT,即胚胎植入前遗传学检测(Preimplantation Genetic Testing),是现代辅助生殖技术中的重要一环。它是在试管婴儿周期中,对发育至囊胚阶段的胚胎进行遗传学分析的技术手段,旨在筛选出健康的胚胎进行移植,从而提高妊娠成功率,阻断遗传疾病的传递。根据检测目的的不同,PGT主要分为以下三类:
1.PGT-A:植入前非整倍体遗传学筛查

PGT-A主要用于检测胚胎的染色体数目是否正常。人类正常体细胞为二倍体,即每条染色体都有两个拷贝。如果胚胎某条染色体数量异常(多一条或少一条),则称为非整倍体。非整倍体胚胎通常着床失败率较高,自然流产风险大,即使成功妊娠,也可能导致活产婴儿出现严重健康问题。
PGT-A通过对胚胎滋养外胚层细胞进行取样,筛选出整倍体胚胎进行移植,能提高临床妊娠率,并支持单胚胎移植策略。
2.PGT-M:植入前单基因遗传病检测
PGT-M适用于那些携带某些单基因遗传病致病突变的夫妇。单基因遗传病如地中海贫血、囊性纤维化、脊髓性肌萎缩症、血友病等,通常由特定基因突变引起,并按孟德尔遗传规律传递给后代。
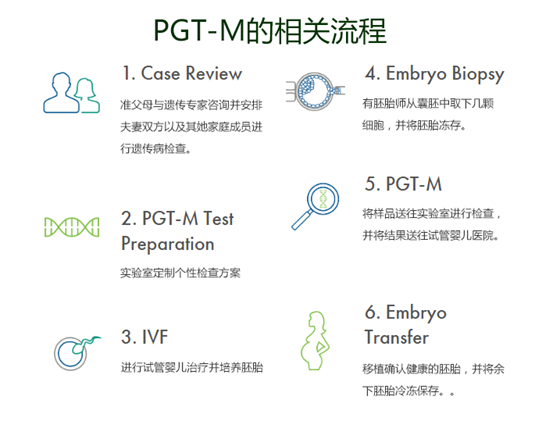
通过PGT-M,可在胚胎植入前检测其是否携带致病基因突变,从而选择不携带该变异或仅为携带者的胚胎进行移植。这项技术为有家族遗传病史的夫妇提供了生育健康后代的机会,从根本上阻断了遗传病在家族中的传递,让“优生优育”从理念走向现实。
3.PGT-SR:植入前染色体结构重排检测
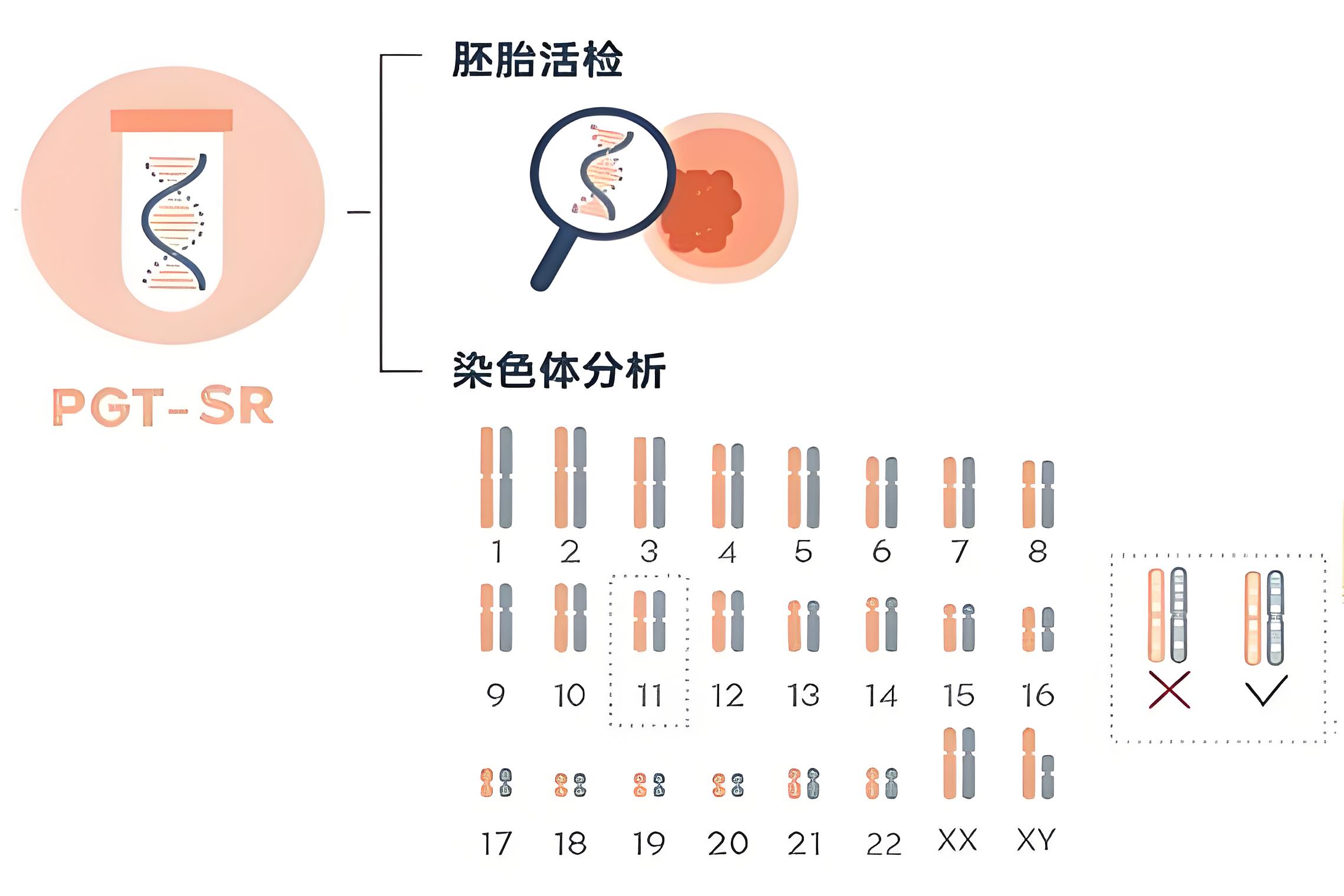
PGT-SR主要针对父母一方或双方携带染色体结构异常(如平衡易位、罗伯逊易位、倒位等)的情况。这类结构异常本身可能不影响携带者的健康,因为这些异常携带者通常拥有完整的遗传物质,只是染色体的排列方式发生了改变。然而,在产生配子的过程中,这类结构异常容易形成染色体部分重复或缺失的不平衡配子,导致胚胎染色体异常,进而引发反复流产或生育异常患儿。

PGT-SR通过识别胚胎是否携带结构异常,帮助选择染色体结构平衡的胚胎进行移植,为这类家庭提供健康生育的保障。对于经历过多次流产或曾生育染色体异常患儿的夫妇,PGT-SR往往是实现成功妊娠的关键技术。

联系我们:400 111 1951
微信公众号:HRC FERTILITY官方公众号

微信视频号:HRC FERTILITY

推荐联系方式:
客服微信:15501217090
咨询电话:15501217090




