“又一次生化了,明明测到了两道杠,怎么就没了?”“怀孕两个多月,B超看不到胎心,医生说胎停了……”每一句无奈的倾诉,背后都是一个家庭的心酸与困惑。
临床数据显示,反复发生2次及以上生化妊娠、胎停育的女性,免疫因素的占比逐年更是居高不下。正常情况下,胚胎一半来自母体,一半来自父体,对母体的免疫系统而言,它是一个“半异物”。但健康的免疫系统会形成一种特殊的“免疫耐受”,就像一个聪明的卫士,能够精准区分“友军”与“敌人”,主动保护胚胎,让其在子宫内顺利着床、发育。可当免疫系统出现紊乱,这种保护机制就会彻底失效,原本应该守护胚胎的“卫士”,反而会调转“枪口”,对胚胎展开猛烈攻击。
免疫因素导致反复生化、胎停育,主要通过三种核心路径实现,每一种都会悄悄破坏胚胎的生存环境,导致妊娠失败。
1、直接攻击胚胎或生殖组织
异常抗体会直接附着在胚胎、子宫内膜或胎盘组织上,破坏胚胎的正常结构,阻碍胚胎顺利植入子宫,即便侥幸着床,也会损害胎盘的营养输送功能,让胚胎因缺乏营养而停止发育。
2、导致血管微血栓形成
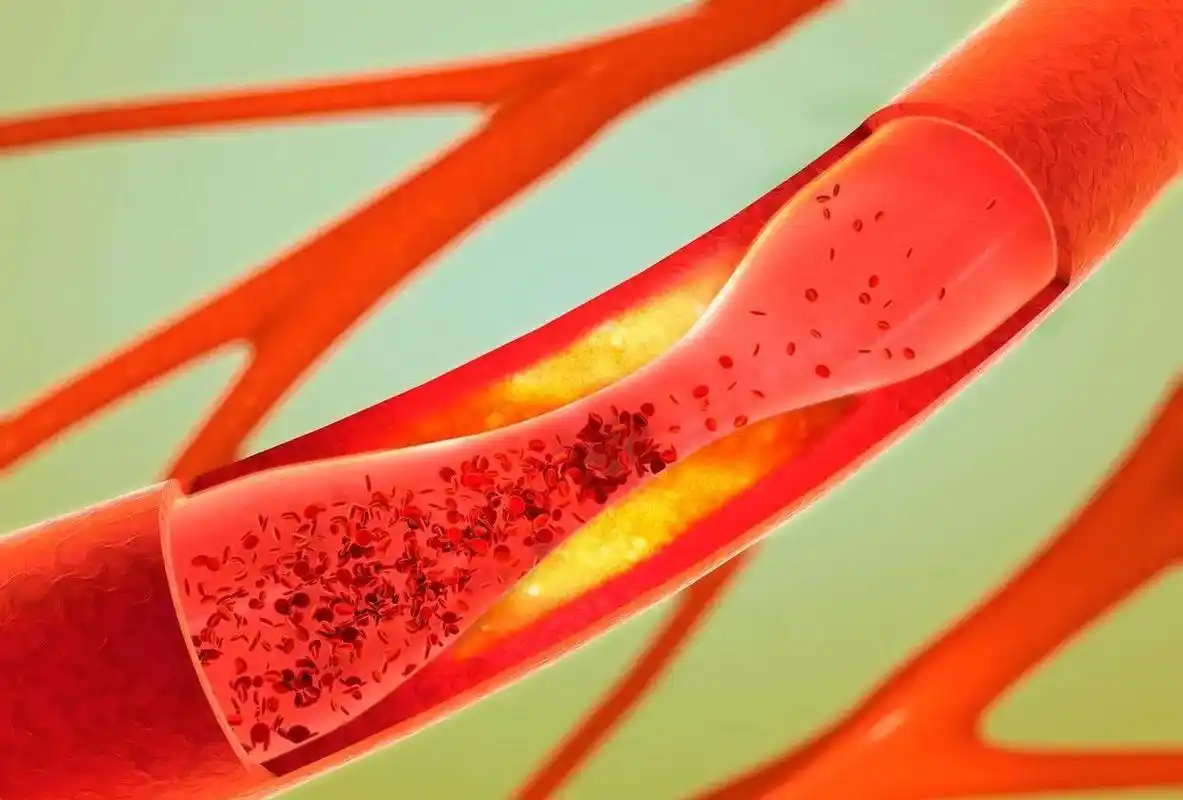
免疫异常会激活母体的凝血系统,在母胎界面的血管中形成微小血栓,这些血栓会堵塞胎盘的血液供应通道,导致胎盘组织梗死,胚胎无法获得氧气和营养,就会因缺血缺氧而停育。
3、引起慢性炎症反应
异常的抗体或细胞因子会诱发炎症,改变子宫内膜的环境,降低子宫内膜对胚胎的容忍度,同时刺激子宫平滑肌收缩,干扰胚胎的稳定发育,甚至直接导致流产。

很多备孕夫妻存在一个误区,认为反复流产要么是胚胎质量不好,要么是女方身体虚弱,盲目进补、盲目保胎,却忽略了免疫这个关键因素。美国HRC-Fertility生殖医疗中心专家表示,免疫因素导致的早期流产,并非胚胎不行,也不是母体虚弱,而是免疫系统的功能紊乱。如果没有找到根本原因,盲目保胎不仅难以成功,还可能延误理想治疗时机,让流产的悲剧反复上演。
那么,哪些免疫异常会导致反复生化、胎停育呢?临床中主要分为自身免疫型和同种免疫型两大类。
1、自身免疫型

主要是母体产生针对自身组织或胚胎的抗体,其中常见的是抗磷脂抗体综合征。这类抗体阳性会导致血栓形成和胎盘供血不足,15%-20%的复发性流产都与此有关,HRC专家会重点检查抗心磷脂抗体、抗β糖蛋白抗体、狼疮抗凝剂这三种典型抗体。此外,抗核抗体阳性提示自身免疫风险,可诱发凝血异常和胎盘梗死,且胎停次数越多,抗核抗体阳性的概率越高;甲状腺抗体阳性,即便甲状腺功能正常,也会增加流产风险,而常规甲状腺功能5项并不包含这项检查,HRC专家会特别注意。
2、同种免疫型
这是母胎界面的免疫调节异常,具有代表性的是封闭抗体缺乏。封闭抗体就像胚胎的“保护罩”,能够抑制母体淋巴细胞对胚胎的攻击,若缺乏这种抗体,免疫系统就会轻易攻击胚胎,导致流产。此外,自然杀伤细胞(NK细胞)活性增高、细胞因子失衡等,也会干扰妊娠过程,导致胚胎着床失败或停育。

美国HRC专家表示,对于反复生化、胎停育的女性而言,精准排查免疫因素,是打破恶性循环的关键。建议有2次及以上不良孕史的夫妻,在排除染色体、内分泌、子宫、感染等因素后,及时进行免疫相关筛查,包括抗磷脂抗体谱、抗核抗体、甲状腺抗体、羟维生素D、封闭抗体、细胞免疫功能评估等11类关键指标,明确是否存在免疫异常,找准流产的根本原因。
在锦欣国际(梦美生命)美国HRC,针对不同类型的免疫异常,治疗方案也有所不同:对于抗磷脂抗体综合征,专家会采用预防剂量肝素+小剂量阿司匹林的治疗方案,规范治疗后活产率可达70-80%;对于封闭抗体缺乏,专家会采用丈夫淋巴细胞免疫治疗,诱导封闭抗体转阳,为胚胎提供保护;对于细胞因子失衡、NK细胞异常等情况,专家会通过免疫调节药物,调整免疫系统功能,重建母胎免疫耐受。

联系我们:400 111 1951
微信公众号:HRC FERTILITY官方公众号

微信视频号:HRC FERTILITY

推荐联系方式:
客服微信:15501217090
咨询电话:15501217090